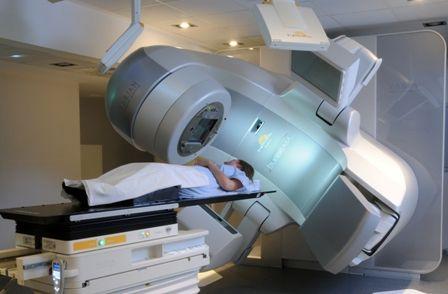
La radioterapia es, de todos los tratamientos contra el cáncer, el que más temor causa en los pacientes. Por diversos motivos y por desconocimiento está rodeada de mitos que causan rechazo. Sin embargo, hoy día, con los aceleradores lineales de nueva generación, la radioterapia es un tratamiento totalmente seguro y, en algunos tumores, consigue resultados similares a la cirugía radical, sin resultar invasiva.
Lo mismo que ha sucedido en otras tecnologías, se ha producido en los últimos años una evolución vertiginosa en los aceleradores lineales que tenemos hoy día para administrar radioterapia ¿Recuerdas cómo eran los televisores hace diez años? Aquellos aparatos tan voluminosos prácticamente no se parecen a las nuevas pantallas planas de alta definición… Y ¡qué decir de los teléfonos móviles!
Sobre la eficacia de la radioterapia en la lucha contra el cáncer, las cifras hablan por sí solas: la evidencia científica la considera una de las tres modalidades más eficaces en el tratamiento de los tumores, junto con la cirugía y la quimioterapia, y 6 de cada 10 pacientes con cáncer recibe tratamiento con alguna de las modalidades de radioterapia con las que contamos hoy día.
La radioterapia actual nos permite diseñar tratamientos a la medida de cada paciente, modificándoles en función de la evolución del tumor, y con una altísima precisión porque el haz de radiación se dirige únicamente contra la lesión que se quiere destruir.
Algunos de los mitos más comunes que rodean la radioterapia son:
- La radioterapia quema: la radioterapia no quema. Cuando administramos el tratamiento, en algunas zonas del cuerpo y en algunos pacientes, puede provocar enrojecimiento y picor, que tratamos con la administración de cremas por indicación del especialista en Oncología Radioterápica
- Tendré que permanecer aislado por la radiactividad: esta creencia es fruto de la confusión de la administración de radioterapia y de yodo radiactivo, usado en el tratamiento de cáncer de tiroides, por ejemplo. En el caso de estos últimos pacientes, sí es necesario un aislamiento y un tratamiento específico de los residuos que generan, por el efecto radiactivo de la medicación. Este no es el caso de la radioterapia. El paciente recibe una dosis ajustada, que es la que necesita su tumor para su tratamiento, y cuando finaliza la sesión de radioterapia, retoma su rutina con normalidad.
- Duele: la radioterapia no duele. Precisamente este es uno de los puntos que más dudas despierta en el paciente, porque al no doler, no tiene la sensación “física” de que le han quitado el tumor. Y, precisamente porque no duele, no necesita de anestesia ni de ingreso hospitalario.
- Causa daños en los órganos cercanos: la evolución de la tecnología nos ha traído aceleradores lineales de nueva generación, que incorporan sistemas de navegación corporal, que nos permiten localizar con gran precisión el tumor, así como dispositivos que adaptan el haz de radiación a la forma y tamaño del tumor. Esto nos permite administrar los tratamientos con una precisión inferior a la décima de milímetro, frente a los 15mm de los aceleradores lineales.
Dr. Rodrigo García-Alejo
Oncología Radioterápica
iTAcC


